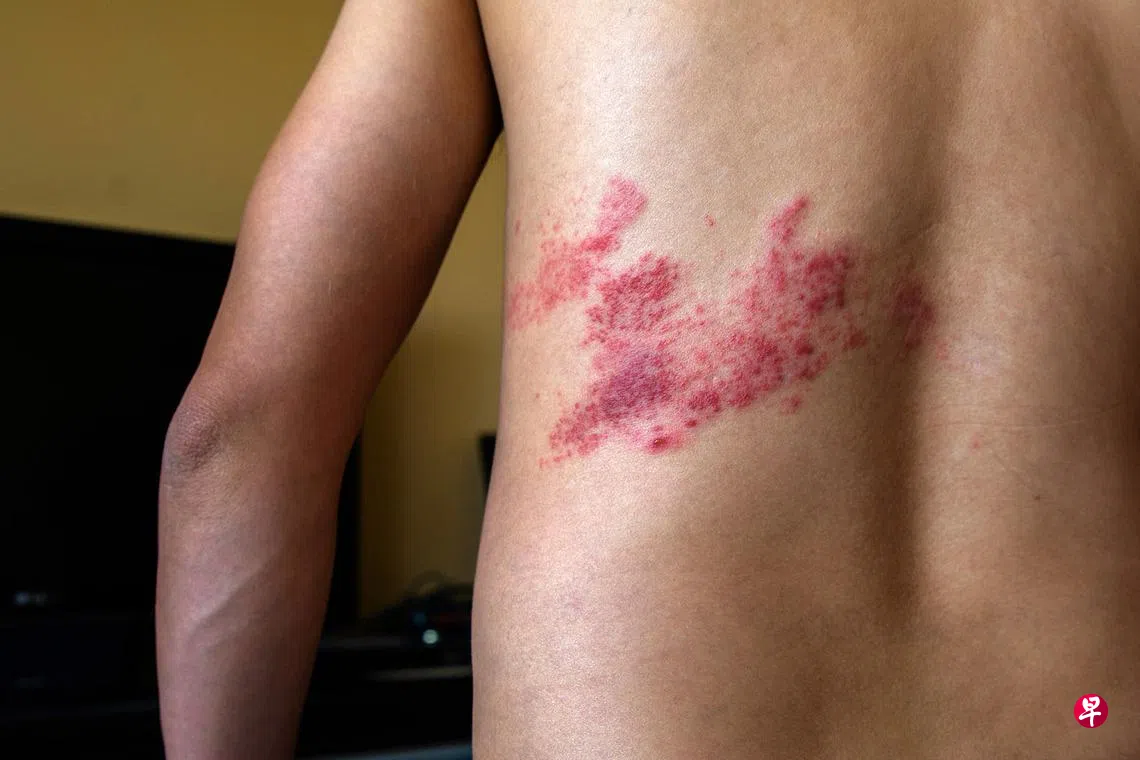
三分之一的人一生中会患上一次的带状疱疹*1(即俗称的“生蛇”,又称“蛇缠腰”)。在新加坡,估计每年有3万起新的带状疱疹病例*2。带状疱疹是由水痘—带状疱疹病毒引起的*3。超过90%的50岁及以上成年人都曾患过(或接触过)水痘,但有些人本身也许并不记得*1。
照护者的心路历程

我是蔡梦如,是一名集团的首席财务官。
我妈妈是带状疱疹患者,患病近10年了。到现在疼痛都不曾消失。
患病时,妈妈大约78岁。一开始时突然疼痛,我带她去看全科医生,医生也找不出问题。几天后,妈妈的右侧起了一个大水泡。于是我们回到全科医生那里,妈妈被诊断出患有带状疱疹。
在妈妈确诊之前,我们已看了全科医生两次。由于止痛药没有多大帮助,我们带妈妈去看专科。回想起来,看医生的次数,多不胜数。
起初,我不得不请假陪她去看专科,或者调整工作时间带她去看医生。我也花时间查询适合的医生在哪里,并研究别人的经历,了解该做什么。
对妈妈的疼痛束手无策
常用的止痛药对妈妈没有多大帮助,我只能按照医生的处方给她服用神经痛药物,或者当疼痛变得较可忍受时,跟妈妈谈话来分散她的注意力。
到今天,妈妈右上背部的同一位置,疼痛反反复复,通常是在我妈妈不舒服的时候。例如最近在去年11月,妈妈患有胆囊感染,不得不进行手术,就在胆囊病发作的前几天,她告诉我她的带状疱疹位置很痛。在同一个地方也不时感到痒。
照护者的压力
作为照护者,妈妈疼痛时发脾气,也让我承受压力。我妈妈会问:“为什么疼痛还在?为什么它会一直回来?有没有其他方法治愈它?”
而面对母亲的疼痛和瘙痒,我束手无策。除了按照医生的处方给她止痛药或敷冰块,谈话分散她的注意力,安慰她,我不知道该怎么缓解。
作为过来人,我的心得是:了解带状疱疹的病因或预防措施很重要,因为这会减除患病引发的疼痛、减少许多看医生的时间和确诊带状疱疹后摸索病情的心理压力。
高风险人群:50岁或以上的成年人

长过水痘的人容易患上带状疱疹。康威医疗集团委员会主席许敬佳全科医生解释,这是因为患过水痘后,人体会产生针对病毒的特异性细胞免疫。然而,随着年龄增长,这种细胞免疫能力的下降导致带状疱疹的病毒重新激活的风险增加。
因此,年龄大了患上带状疱疹的概率会较高,从50岁开始急剧增加*4。然而,90%的带状疱疹是出现在健康的人身上*5。
其他的危险因素包括:由于各种疾病导致免疫功能低下、女性、家中一级亲属有带状疱疹史、承受心理压力、慢性疾病患者、狼疮患者和类风湿性关节炎患者等自身免疫疾病的人*6。
如果本身有多个危险因素,患带状疱疹的风险会较高。
The Respiratory Practice重症与胸腔内科顾问医生张耀光则指出,免疫功能低下的病患,如长期口服类固醇或免疫抑制剂的患者;糖尿病、缺血性心脏病、哮喘和慢性阻塞性肺疾病都会增加风险。
常见症状
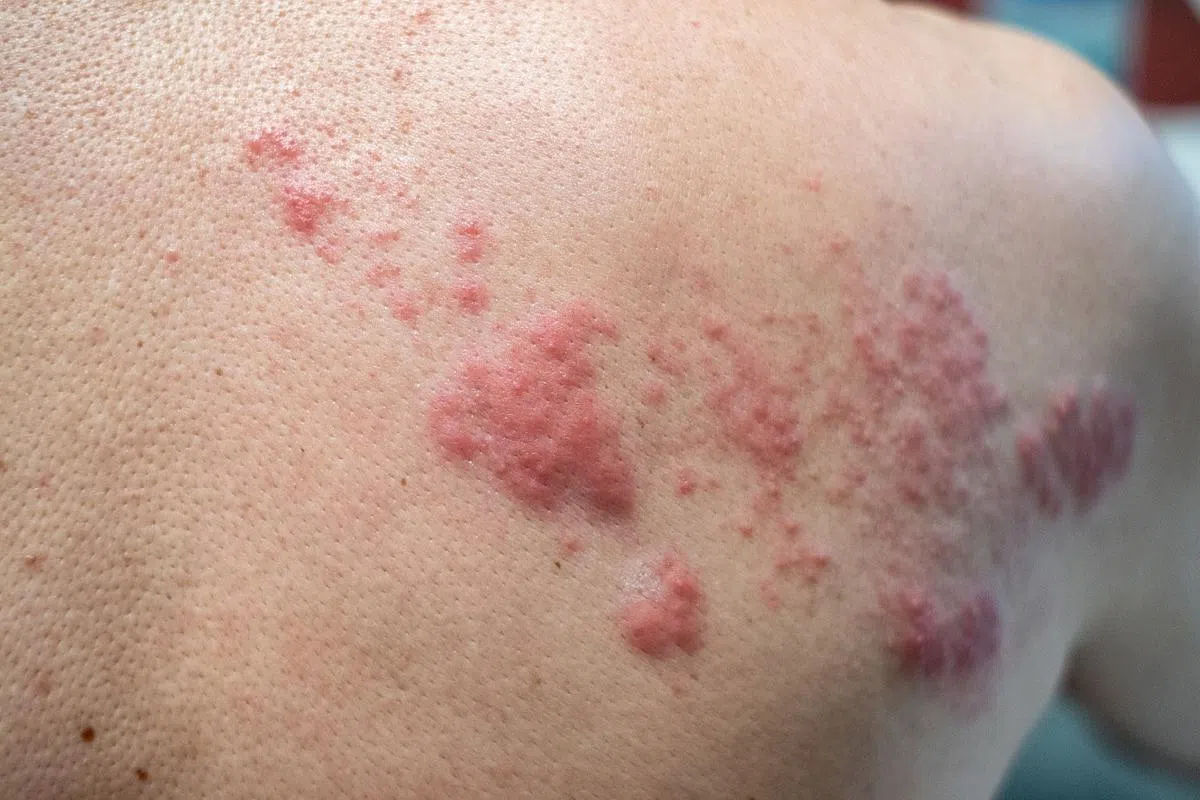
张医生说,带状疱疹常见症状是局部皮疹,可能会疼痛。通常是带有一些水泡的成群皮疹,可发生在身体的任何部位。50岁以上者的风险显著增加,尤其是越年长者。
伊丽莎白诺维娜专科中心Rophi Clinic传染病专科顾问医生梁浩楠则说,常见症状是疼痛,以及在身躯(呈半圈带状)、四肢或脸部周围出现皮疹。他指出带状疱疹也可能没有皮疹,因而诊断不容易。
许医生表示,一些患者可能出现剧烈疼痛*7,表现为疼痛、烧灼或刺痛。有的患者还可能出现发烧、头痛或疲劳。除了疼痛之外,患者通常对发病部位的轻微触摸敏感。
至于疼痛原因,梁医生指这是因为神经受损。他说,如果神经无法恢复,疼痛将持续,甚至永久疼痛。带状疱疹的疼痛评分被认为高于分娩。因此,预防胜于治疗。
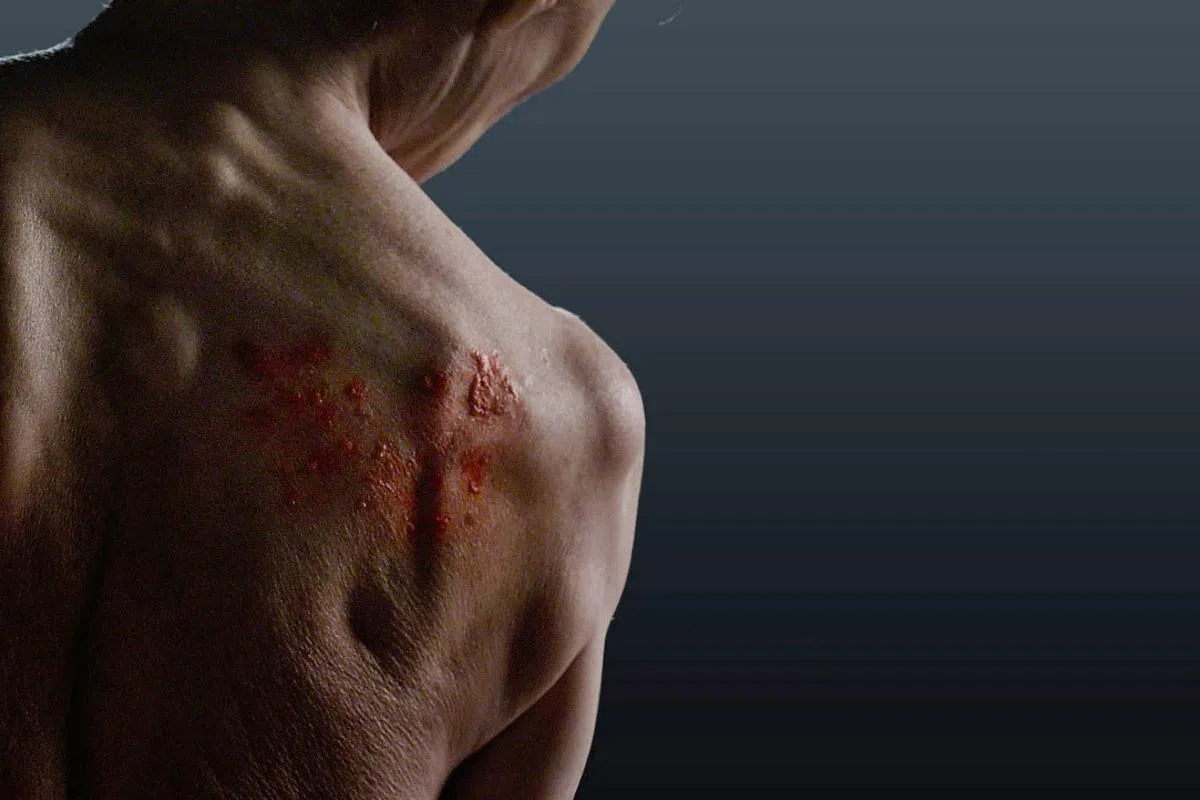
与带状疱疹相关的风险
梁医生指出,直接的风险是感染。其他风险包括会持续疼痛一至三个月。疼痛若超过三个月,称为带状疱疹后神经痛。
梁医生说,80%至90%患者的疼痛不超过一个月,然而,高达5%至10%的患者可能会疼痛长达六个月,而少于5%的患者会疼痛超过六个月的时间,可能会持续数年,甚至几十年。
张医生建议患者应该在72小时内看医生,在这时间段内口服抗病毒药物可以有效地缩短患病时间,并可预防并发症,如:疱疹后神经痛,以及预防全身性疾病,如:肺和脑受累。
其他并发症
带状疱疹可引起严重并发症。梁医生指出,这包括中风和心脏病。此外,许医生说,如果带状疱疹发生在眼部,患者可能会出现影响眼睛的并发症,甚至导致失明。
张医生则表示,面部和头部的带状疱疹也会导致耳朵感染,严重的话可致耳聋。对于免疫功能低下的患者,也可引起系统性疾病,如脑膜炎、脑炎和肺炎。
带状疱疹治疗代价
一旦患上带状疱疹,病患和家人可能需要付出多方面的代价。梁医生提醒,除了医疗咨询和药物费用,还有工作时间损失和疼痛。如果发生中风或心脏病发作,费用将迅猛增长。
据张医生了解,在新加坡,治疗带状疱疹的平均费用为360元至470元。如果出现并发症,每名患者的费用高达3000元*8。
带状疱疹可预防

50岁以上的成年人或其家人或照护者,可向医生咨询,并请浏览www.stopshingles.com以了解更多关于带状疱疹的资讯。
免责声明:本文由GSK呈献。此内容发布于2022年11月,内容有效期至2024年11月(2年有效期)。NP-SG-HZX-ADVR-220001。
本材料中使用的所有图像均用于说明目的©2022 GSK公司集团或其许可方
*1:Harpaz R et al. MMWR Recomm Rep 2008;57:1-30; quiz CE2-4. *2:Kawai K, et al. BMJ Open. 2014;4:e004833 and National Population and Talent Division, Strategy Group, Prime Minister’s Office, Singapore Department of Statistics. Population in brief 2020. *3:National Foundation for Infectious Disease. Shingles myths and facts. *4:Kawai K, et al. BMJ Open. 2014;4:e004833. *5:Yawn BP, et al. Mayo Clin Proc. 2007;82(11):1341-1349. *6:Marra F;Open Forum Infectious Diseases;2020;609 *7:Chen L-K, et al. BMC Infect Dis. 2017; 17:213. doi: 10.1186/s12879-017-2198-y. *8:Ho KY et al. Burden of Illness and Cost of Herpes Zoster and P ost Herpetic Neuralgia --- A Retrospective, Observational Study in Raffles Hospital, Singapore. 30 Aug 2014.
【本文由GSK呈献】